Como são obtidas as próteses customizadas em titânio para tratamento de deformidades craniofaciais?
[:pb]Por André Luiz Jardini Munhoz*
Um pouco de história
 O tratamento das deformidades craniofaciais apresenta-se como um desafio até a presente data. Como principais fatores geradores deste tipo de deformidades podem ser citados: malformações, sequelas de trauma ou doenças e/ou tratamento destas. Nota-se a predominância de acidentes com veículos automotores seguidos, em ordem decrescente, por agressão física, quedas, acidentes ciclísticos, acidentes esportivos, atropelamentos e causas diversas.
O tratamento das deformidades craniofaciais apresenta-se como um desafio até a presente data. Como principais fatores geradores deste tipo de deformidades podem ser citados: malformações, sequelas de trauma ou doenças e/ou tratamento destas. Nota-se a predominância de acidentes com veículos automotores seguidos, em ordem decrescente, por agressão física, quedas, acidentes ciclísticos, acidentes esportivos, atropelamentos e causas diversas.
Em nosso meio, a incidência de traumas faciais decorrentes de acidentes de trânsito é de 57,6%, e em 10% no crânio, estando diretamente associada à velocidade dos veículos com geração de grande energia de impacto. Dispositivos implantáveis são cada vez mais empregados para restaurar funções do corpo perdidas ou prejudicadas devido aos fatores acima descritos assim como aos desgastes naturais.
Por sua vez, as deformidades cranianas têm sido reparadas pelo procedimento cirúrgico chamado cranioplastia. Entre os diferentes objetivos das cranioplastias destacam-se tanto a obtenção de conformação estética adequada como também propiciar a restauração da proteção do encéfalo decorrente de falha óssea (seja por traumas ou tratamentos cirúrgicos).
No método tradicional utilizado pelo cirurgiões, algumas falhas congênitas ou adquiridas no crânio foram reparadas com o uso de placas de resina acrílica auto-polimerizáveis, por exemplo, o PMMA – Polimetilmetacrilato.
Estas placas eram primeiramente pré-formadas já na primeira cirurgia (craniotomia) a partir de um modelo, ou impressão feita a partir da falha craniana. Posteriormente, buscando uma maior integração entre o perfil craniano e a falha a ser reparada, tais resinas passaram a ser moldadas na cirurgia. Todavia este material pode apresentar várias reações adversas sendo as mais frequentes a queda de pressão sanguínea, tromboflebite, hematoma e hemorragia, infecção, irregularidades transitórias de condução cardíaca e parada cardíaca. Além disso, durante o processo de endurecimento o plástico apresenta liberação excessiva de calor (reação exotérmica até 82°C).
O rápido desenvolvimento tecnológico no campo da Engenharia Mecânica, na última metade do século XX, no entanto, trouxe modificações de suma importância nas mais variadas áreas. Na década de 90 a incorporação do CAD (Computer Aided Design), que cria modelos tridimensionais no computador auxiliando o profissional no processo de criação do produto, apresenta-se como uma ferramenta indispensável para a indústria que se desenvolve apoiada em processos tecnológicos. A associação do CAD ao CAM (Computer Aided Manufacturing) proporcionou uma revolução nos procedimentos envolvidos na concepção e no design de peças mecânicas.
Essas duas tecnologias aliadas às modernas tecnologias de manufatura aditiva (na qual há a formação tridimensional pela sobreposição de camada por camada) permitem construir protótipos reais e de maneira rápida, automatizada e flexível a partir de um modelo gerado em um sistema CAD.
Recentemente a manufatura aditiva estendeu sua aplicação para a área médica, na fabricação de implantes e próteses, estudo da anatomia e planejamento cirúrgico. Manufatura aditiva pode ser definida como a fabricação de estruturas tridimensionais utilizando gráficos computadorizados pré-programados contendo um mapa camada a camada dessas estruturas. Vários métodos estão disponíveis atualmente, prestando-se a diferentes materiais e aplicações, como impressão tridimensional (3DP), deposição de material fundido (FDM), estereolitografia (SL), manufatura de objeto laminado (LOM), sinterização direta de metal a laser (DMLS) e fusão seletiva a laser (SLM).
O primeiro passo na fabricação consiste na obtenção de uma representação tridimensional do objeto a partir de um sistema de digitalização tridimensional ou de um software de CAD (Desenho Assistido por Computador – Computer Assisted Design). A seguir, o arquivo é enviado para um sistema CAM (Manufatura Assistida por Computador – Computer Aided Manufacturing), o qual secciona a estrutura em fatias paralelas entre si e perpendiculares ao eixo de construção, além de processar a trajetória da ferramenta de construção.
A sinterização direta de metal a laser (DMLS) é um método de construção por manufatura no qual as partículas de pó metálico – sendo mais utilizadas na área médica as ligas de titânio como Ti6Al4V – são fundidas entre si mediante um derretimento local promovido por um raio laser controlado por computador. O laser percorre a superfície de trabalho coberta pelo pó promovendo a fusão do mesmo nos pontos estabelecidos para a camada em questão. O processo opera segundo um princípio de construção camada a camada; quando os pontos estabelecidos para uma determinada camada foram fundidos, a plataforma de construção sobre a qual se deposita o pó é movida inferiormente e uma nova camada de pó é espalhada sobre a superfície. Inicia-se então o processo de fusão na nova camada e este é repetido até o término da construção (Figura 1).
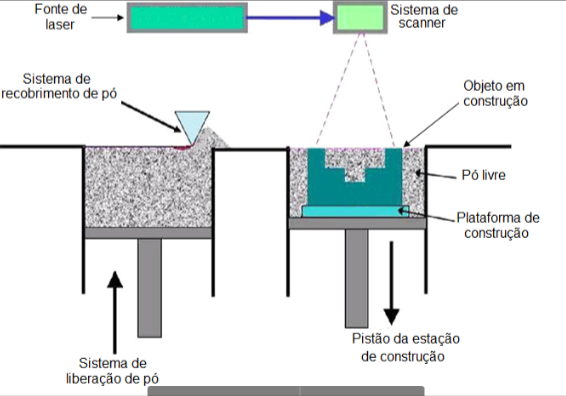
Manufatura Aditiva em Cirurgia Craniofacial
A busca por melhores resultados do ponto de vista estético e funcional é um desafio constante na reconstrução craniofacial. A complexidade anatômica tridimensional das áreas a serem reconstruídas torna difícil a obtenção de um implante preciso através da modelagem manual de qualquer material a ser utilizado. Este cenário levou ao uso de implantes pré-fabricados na tentativa de solucionar os problemas observados com o uso da moldagem intra-operatória.
A pré-fabricação de implantes para reconstrução craniana se iniciou com a moldagem do material no paciente, sobre o couro cabeludo da área afetada, criando uma impressão pouco precisa do defeito ósseo subjacente (Gopakumar, 2004). A reconstrução tridimensional usando exames de imagem por tomografia computadorizada e ressonância nuclear magnética iniciou-se na década de 80 passando aos métodos de prototipagem rápida (Chim, 2005). A prototipagem foi empregada na confecção de implantes inicialmente de modo indireto, no qual se produz um modelo do paciente contendo a área de interesse ou um molde para posterior confecção do implante baseada nestes. O método direto, mais recentemente desenvolvido, consiste na confecção do implante por modelagem digital baseada no defeito através de espelhamento da área equivalente contralateral não afetada. Isto permite uma melhora na acurácia tridimensional dos implantes (Chim, 2005; Bertol, 2010).
A tecnologia associada com modelização médica usando manufatura aditiva pode ser dividida em dois subconjuntos: o software de captura de dados sobre o paciente e conversão de dados em malhas dimensionais no computador, e o processo pelo qual a malha 3D (tridimensional) se torna uma entidade física.
Pacotes de software para criar modelos médicos em Manufatura Aditiva são únicos, têm que produzir a partir de dados de uma Tomografia Computadorizada (CT) ou Ressonância Magnética (MRI) do corpo e utilizar estas informações para criar um modelo 3D. Imagens do corpo são capturadas em uma fina seção transversal que pode ser então estratificada pelo software para criar uma imagem 3D. Uma vantagem particularmente interessante ao usar dados de CT é a possibilidade de diferenciar estruturas com base nas suas densidades. Esta funcionalidade permite que o software seletivamente escolha áreas que se equiparam, por exemplo, a densidade de uma estrutura óssea. Este método é chamado “tecelagem ou segmentação” (thresholding).
Em uma fase seguinte, tais fatias são fundidas formando um “corpo” completo usando um método de reconstrução de superfície automatizado. Neste momento características que não foram modeladas corretamente ou tenham sido perdidas por alguma razão podem ser digitalmente recriadas espelhando a geometria presente. Na conclusão de um modelo que o médico ou o pesquisador julgue satisfatório, o arquivo é convertido a um idioma de “tecelagem” (criação de malhas de superfície) standard em formato (STL). Este formato é compatível com as máquinas de prototipagem rápidas mais comumente usadas. Dependendo da anatomia que está sendo modelada, ou a aplicação para o qual o modelo será usado, diferentes tipos de máquinas de prototipagem podem ser utilizadas.
“O emprego de próteses customizadas metálicas em liga de titânio é realizada pelo processo de sinterização direta de metal a Laser (DMLS – Direct Metal Laser Sintering), entre outros. Justifica-se o uso de tais próteses para reconstrução de defeitos no segmento craniofacial tendo em vista que na atualidade o alcance destes tratamentos se resume, tanto na área privada como na pública, a um número muito pequeno de indivíduos devido aos custos elevados dos produtos. Além disso, os implantes produzidos por manufatura aditiva favorecem a diminuição de custos cirúrgicos, e o retorno mais rápido do paciente às suas atividades laborais, proporcionando melhor qualidade de vida aos pacientes.”
Deve ser enfatizado que a utilização de um produto nacional com custo reduzido em relação aos produtos existentes no mercado, hoje na maioria importados, poderá desonerar substancialmente a rede de saúde pública favorecendo a economia do país, ao mesmo tempo em que a análise dos resultados permitirá aperfeiçoar os processos de desenvolvimento, fabricação e utilização.
OBJETIVOS
– Avaliação do desenvolvimento e uso de próteses customizadas de titânio, fabricadas por sinterização direta de metal a laser (manufatura aditiva), para o tratamento de deformidades craniofaciais.
– Aprimorar o estudo das principais fases do processo de Prototipagem Rápida (PR) e aquisição e tratamento de Imagens Médicas (CT e MRI), visando à integração entre as duas tecnologias no desenvolvimento de dispositivos biomédicos customizados;
MÉTODOS
Após a aprovação do Protocolo pelo Comitê de Ética em Pesquisas da UNICAMP (CAAE: 0876.0.146.000-11, Parecer: 970/2011), foram avaliados e selecionados pacientes do Ambulatório de Cirurgia Plástica do Hospital de Clínicas da UNICAMP que apresentavam falhas ósseas de etiologias diversas gerando deformidades craniofaciais, e que necessitavam de reconstruções destas porções afetadas.
Paciente
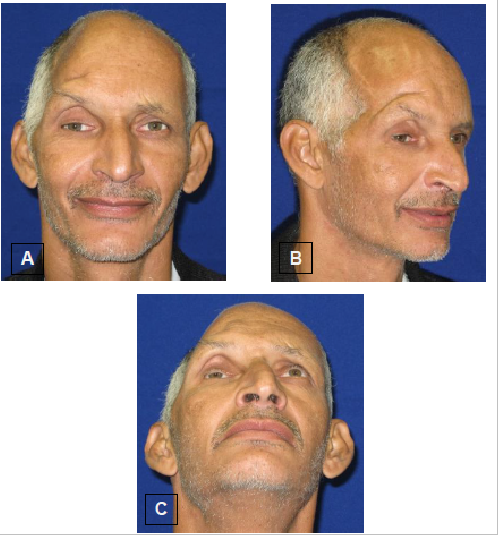
Paciente masculino, 49 anos de idade, histórico de acidente de trabalho com trauma crânio-encefálico. Evoluiu com déficit de memória, amaurose do olho direito e falha óssea fronto-parieto-temporal direita. Após tratamento neurocirúrgico inicial foi submetido à cranioplastia com PMMA. Queixa de baixa autoestima consequente à autoimagem, e sensação de peso na cabeça.
Procedimentos Cirúrgicos
As próteses de titânio foram implantadas, nas regiões afetadas, sob anestesia geral no Centro Cirúrgico do Hospital de Clínicas da UNICAMP. As regiões afetadas foram abordadas preferencialmente pelas cicatrizes cirúrgicas prévias, exposição por dissecção (no plano subgaleal-supradural) de todo o bordo ósseo do defeito, seguida da colocação da prótese customizada e fixação da mesma por meio de parafusos de titânio (sistema 3.0, 5 mm) e fechamento por sutura contínua com monofilamentar de nylon 3.0..
Avaliação Pós-operatória
A resolubilidade das deformidades e queixas foi feita por meio de exame presencial, documentação fotográfica pela equipe médica, e pelos próprios pacientes quanto às queixas e sintomas prévios.
RESULTADOS
Confecção do modelo virtual craniano e modelagem CAD do implante:
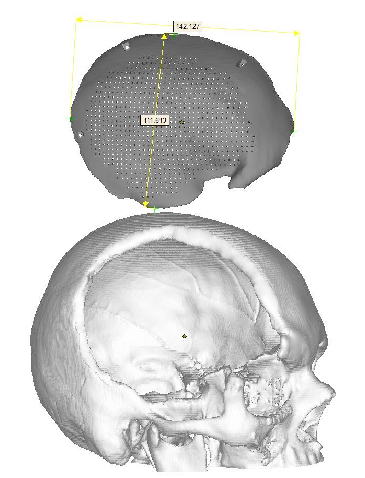
Os modelos virtuais foram feitos com base nas imagens tomográficas seriadas:
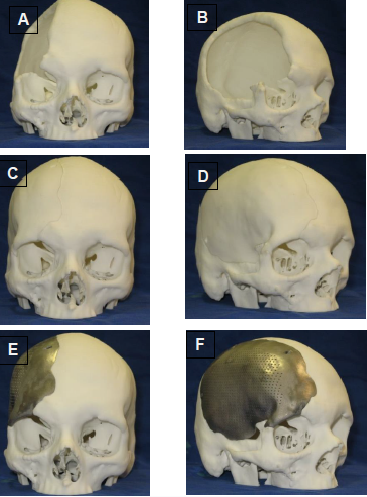
DISCUSSÃO
Há até alguns anos, a principal opção existente para o tratamento das deformidades cranianas, por ausência de tecido ósseo, era o próprio osso do individuo, sendo considerado como principal escolha pelas características que possui: não ser antigênico e nem levar à rejeição, ser de baixo custo, integrar-se ao longo do tempo. Por outro lado, como fatores negativos, apresenta morbidade cirúrgica determinada pela necessidade da coleta do mesmo e a impossibilidade de obtenção suficiente para cobertura de grandes defeitos.
Desta forma, diferentes substâncias têm sido utilizadas na tentativa de substituir o enxerto ósseo. Tais substâncias – puras ou combinadas – de origem natural ou sintética, e que podem ser utilizadas por qualquer período de tempo, como todo ou parte de um sistema que trata, aumentando ou substituindo qualquer tecido, órgão ou função do corpo foram conceituadas como biomateriais.
Apesar da grande quantidade de produtos sintéticos potencialmente utilizáveis na fabricação de um dispositivo implantável, os requisitos médicos são elevados tendo em vista que tal dispositivo enquanto restaura a função comprometida, deve também garantir que não exerça a longo ou médio prazo, qualquer distúrbio ao corpo do paciente. Portanto, a escolha do material é crítica.
Obter a biocompatibilidade representa uma tarefa interdisciplinar, que envolve pesquisadores de várias áreas, como: médicos, químicos, biólogos e engenheiros.
CONCLUSÃO
– O desenvolvimento e utilização de próteses customizadas metálicas é procedimento viável, permitindo resultados cirúrgicos satisfatórios tanto em relação ao tempo cirúrgico como no resultado estético.
– O método de fabricação utilizado possibilitou a integração e melhor domínio dos processos de prototipagem rápida com os de imagem, determinando efetivas melhorias na fabricação das próteses cranianas de liga de titânio.
A biofabricação foi tema de uma reportagem da TV Folha em agosto de 2015:
REFERÊNCIAS
1. Calderoni DR, Guidi MC, Kharmandayan P, Nunes PHF. Seven-year institutional experience in the surgical treatment of orbito-zigomatic fractures. JCraniomaxilofac Surg. 2010. DOI:10.1016/j.jcms.2010.11.018.
2. Dujovny M, Aviles A, Agner C, Fernandez P, Charbel FT. Cranioplasty: cosmetic or therapeutic? Surg Neurol. 1997; 47(3):238-41.
3. Pryor LS, Gage E, Langevin CJ, Herrera F, Breithaupt AD, Gordon, C. R, et al. Review of Bone Substitutes. Craniomaxillofacial Trauma & Reconstruction. 2009; 2(3), 151–160. doi:10.1055/s-0029- 1224777.
4. Shah AM, Jung H, Skirboll S. Materials used in cranioplasty: a history and analysis. Neurosurg Focus. 2014;36(4):E19. doi: 10.3171/2014.2.FOCUS13561.
5. Class II Special Controls Guidance Document: Polymethylmethacrylate (PMMA) Bone Cement; Guidance for Industry and FDA. Document issued on: July 17, 2002. In: http://www.fda.gov/medicaldevices/deviceregulationandguidance/guidancedocuments/ucm072795.htm
6. Weihe S, Wehmoller M, Schliephake H, Hassfeld S, Tschakaloff A, Raczkowsky J, et al. Synthesis of CAD/CAM, robotics and biomaterial implant-fabrication: single-step reconstruction in computer-aided front-o-temporal bone resection, Inter J Oral Maxillofacial Surgical. 2000; (29):384.
7. Carvalho J, Volpato N. – Prototipagem rápida como processo de fabricação. In: Volpato, N. Prototipagem rápida: tecnologias e aplicações. São Paulo: Edgar Blucher; cap. 1, 1-15; 2007.
8. Mad Lin F, Chua CK. Rapid prototyping applications in medicine. Part 1: NURBS-Based volume Modelling. Int Journ Adv Manuf Tech. Springer-Verlag London Limited; 2001.
9. Gibson I, Cheung LK, Chow SP, Cheung WL, Beh SL, Savalani M, et al. The use of rapid prototyping to assist medical applications. Rapid Prototyping Journal. 2006; 12(1):53-8.
—
*André Jardini é pesquisador sênior do Instituto BIOFABRIS com pós-doutorado em manufatura aditiva aplicada à área da saúde. É um dos pioneiros da impressão 3D no Brasil, desde 1995. Fundador e consultor de empresas de base tecnológicas especializadas em manufatura aditiva. Sua missão e valores visam um comportamento economicamente viável, socialmente justo e ambientalmente compatível com pesquisa e empreendendorismo ético e responsável.[:]

